长期以来,免疫学家一直对 LPS 感到困惑,LPS 是一种有助于形成革兰氏阴性菌细胞壁的细菌脂多糖。
许多实验表明,在接触环境过敏原期间接触 LPS可以防止发生哮喘或过敏性疾病。然而,其他大量实验表明,在暴露于环境过敏原期间 LPS 的存在会起到相反的作用——它会促进哮喘和其他过敏性疾病的发展。
现在,Beatriz León 博士和阿拉巴马大学伯明翰分校的研究人员在Cell Reports上发表的一项研究中解开了这个棘手的结。他们详细介绍了一系列揭示出令人惊讶答案的机制步骤——LPS 促进或预防过敏反应的关键在于过敏原本身。
更好地了解对过敏性疾病致敏的潜在机制可以提供新的策略来控制过敏性气道疾病,尤其是哮喘。全球范围内的哮喘流行,包括自 1960 年代以来在发达国家急剧增加,影响了全世界约 3 亿儿童和成人。
León 和她在 UAB 的同事揭示了 LPS 拮抗机制的复杂线索,通过激活或抑制 T helper-2 免疫细胞来促进或预防过敏性疾病。
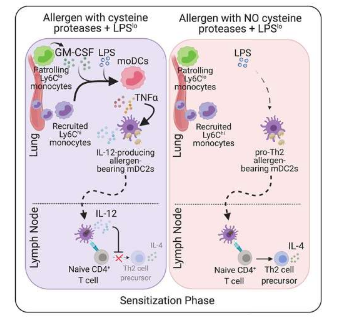
以下是他们的发现,其中还定义了称为经典单核细胞和非经典单核细胞的免疫细胞的特定作用。
首先,细菌 LPS 需要空气传播的过敏原中存在半胱氨酸蛋白酶酶活性才能发挥其保护作用。含有半胱氨酸蛋白酶活性的过敏原(如屋尘螨或木瓜蛋白酶,一种来自木瓜的酶)可在 LPS 存在的情况下防止致敏。相比之下,德国小蠊空气传播的过敏原缺乏半胱氨酸蛋白酶活性,尽管存在 LPS,但会促进致敏。
半胱氨酸蛋白酶通过一种仍然未知的机制起作用,诱导肺中的非经典单核细胞产生细胞因子 GM-CSF,或粒细胞-巨噬细胞集落刺激因子。GM-CSF 信号控制 LPS 抑制 T helper-2 对室内尘螨等过敏原的反应的能力。
“因此,由于 LPS 的保护作用取决于 GM-CSF,LPS 的有益作用仅限于具有半胱氨酸蛋白酶活性的过敏原,”León 说。
在没有 GM-CSF 的情况下,LPS 可以通过支持将肺迁移性树突状细胞运输到肺引流淋巴结中来促进致病性 T 辅助 2 细胞反应,在那里它们可以帮助启动免疫反应。然而,当非经典单核细胞产生 GM-CSF 时,LPS 和 GM-CSF 协同作用将经典单核细胞分化为单核细胞衍生的树突状细胞,指导肺迁移性树突状细胞抑制 T 辅助性 2 细胞过敏性气道炎症,通过白细胞介素12的产生。
标签:
免责声明:本文由用户上传,与本网站立场无关。财经信息仅供读者参考,并不构成投资建议。投资者据此操作,风险自担。 如有侵权请联系删除!